Um dos pilares fundamentais da luta contra a tuberculose é a ação
no ambiente familiar e social de cada doente. Cerca de 20 pessoas
podem ser infetadas por cada doente bacilífero, e mais quanto mais
estreita for a convivência. Dos infetados, uma percentagem não
desprezível, de 5 a 10%, desenvolverá a doença tuberculosa.
Considera-se surto, para fins de intervenção, a ocorrência de um ou
mais casos de TB, a partir do mesmo caso índice num período de um ano
desde o diagnóstico do caso primário. Quando os agrupamentos de casos
foram estabelecidos por técnicas moleculares, define-se como
agrupamento a deteção de dois ou mais casos de TB com idêntico padrão
por RFLP-IS6110, ou, em cepas com menos de seis
faixas do padrão RFLP-IS6110, as que partilhem o
mesmo padrão de Spoligotipo, PGRS-RFLP o MIRU-VNTR
(Centro Nacional de Epidemiología. Instituto de Salud Carlos III. Red Nacional de Vigilancia Epidemiológica, 2013).
A deteção de surtos de TB é uma das principais atividades para o
controlo desta doença. O seu estudo fornece-nos informações sobre a
transmissão e o âmbito em que ocorre a doença.
Os objetivos do estudo de contacto (EC) são interromper de forma
satisfatória a cadeia de transmissão da TB e evitar casos futuros e
surtos de doença. É importante lembrar que todos os casos de TB
começaram como um contacto de TB.
METODOLOGIA DO ESTUDO DE CONTACTOS
Todos os profissionais de saúde que tratam doentes com TB devem
garantir que as pessoas que estiveram em contacto próximo com doentes
com TB potencialmente transmissível sejam avaliadas e tratadas de
acordo com as recomendações internacionais.
Sempre que possível, a cadeia de transmissão deve ser reconstruída
para identificar o caso inicial (especialmente em crianças com menos
de 15 anos). Para isso, deverá seguir-se o esquema de círculos
concêntricos
(Figura 1. Classificação dos contactos de acordo
com o esquema de círculos concêntricos)
(Tradução)
, que classifica os
contactos como de risco alto, médio e baixo:
-
Risco de infeção alto (contacto de alto risco, contacto
próximo): caso de índice bacilífero e/ou exposição num ambiente
favorável para a transmissão durante pelo menos 6 horas por dia,
ou com uma duração mais curta se o contacto apresentar
comprometimento imunológico de qualquer tipo, for uma criança com
menos de 5 anos ou a fonte de infeção fizer parte de uma
microepidemia. Inclui contactos de convivência, contactos de não
convivência (colegas da mesma sala de aula ou lugar, escolas,
jardins de infância, creches e outros centros educacionais ou
sociais, e círculo íntimo de amigos) e contactos em grupos
fechados.
-
Risco de infeção média (contacto frequente): exposição em
ambiente favorável à transmissão durante pelo menos 6 horas por
dia, sem as condições mencionadas no ponto anterior.
-
Baixo risco de infeção (contacto esporádico): quando o risco de
infeção é semelhante ao da população em geral. Contacto não
diário.
Figura 1..Classificação dos contactos de acordo com o esquema de círculos concêntricos

Fonte:Adaptado de: Documento de consenso sobre el estudo de
contactos en los pacientes tuberculosos
(Alcaide et al., 1999).
Tabela 1. Espanhol-português
Table1
Tabela 1. Espanhol-português
| Domicilio |
Domicílio |
| Colegio/guardería |
Escola/jardim infantil |
| Centros lúdicos |
Centros lúdicos |
| 1º circulo: contacto íntimo (diario > 6 h) |
1.º círculo: contacto íntimo (diário > 6 h) |
| 2º circulo: contacto frecuente (diario < 6 h) |
2.º círculo: contacto frequente (diário < 6 h) |
| 3º circulo: contacto esporádico (no diario) |
3.º círculo: contacto esporádico (não diário) |
De acordo com este modelo, o estudo é iniciado pelos contactos de
maior risco (primeiro círculo) e vai-se ampliando até que a
prevalência da infeção encontrada seja a prevista para a referida
população. Se for detetado um novo caso bacilífero entre os contactos,
o esquema de círculos concêntricos deve ser iniciado novamente a
partir dele.
A urgência do início do EC e a sua amplitude devem basear-se na
probabilidade de transmissão da infeção e nas suas possíveis
consequências, principalmente em crianças e contactos imunodeprimidos,
cujo risco de adoecer após a infeção é maior (Tabela 2. Risco
de tuberculose após infeção em crianças imunocompetentes).
Tabla 2. Risco de tuberculose após infeção em crianças imunocompetentes
|
Idade da infeção por Mycobacterium
tuberculosis
|
% risco de doença pulmonar ou linfática
mediastinal
|
% risco de tuberculose meníngea ou
disseminada
|
|
< 12 meses
|
30-40 |
10-20 |
|
12-24 meses
|
10-20 |
2-5 |
|
2-4 anos
|
5 |
0,5 |
|
5-10 anos
|
2 |
< 0,5 |
|
> 10 anos
|
10-20 |
< 0,5 |
1. Fases do EC e diretrizes de ação
É importante determinar o período de tempo em que o caso índice
pode ter sido uma fonte de infeção, o qual pode ser obtido por
meio de um inquérito, mas quando isso não é possível, pode
aceitar-se:
-
Três meses antes do diagnóstico, quando o caso índice for
bacilífero e/ou apresente uma imagem radiológica cavitada.
-
Um mês quando o caso índice não for bacilífero.
-
Três meses em doentes com imunodepressão devido à infeção
pelo VIH, geralmente com radiografias torácicas atípicas que
podem atrasar o diagnóstico e aumentar o tempo de
transmissão.
-
Preparação do censo de contactos.
-
Determinação de prioridades e classificação.
-
Teste de tuberculina (TT)/teste de libertação de interferão
gama (IGRA): No contexto de um EC, são consideradas positivas
(independentemente da pessoa estar ou não vacinada com BCG) as
indurações ≥ 5 mm na idade pediátrica, VIH positivos,
imunodeprimidos, contactos íntimos de doentes bacilíferos e as
pessoas com lesões radiológicas sugestivas de TB antiga não
tratada.
-
Radiografia torácica dos positivos e contactos selecionados
(ver abaixo), para descartar doenças.
-
Diagnóstico e gestão dos contactos.
Dependendo dos resultados, os contactos são classificados
como:
-
Não infetados: avaliar a quimioprofilaxia (QP), seguindo os
critérios estabelecidos no artigo sobre a ABORDAGEM DA
TUBERCULOSE INFANTIL (criança exposta). Testar novamente após
8 a 12 semanas no caso de contactos de alta e média
prioridade.
-
Infetados não doentes: avaliar o tratamento da infeção
tuberculosa (TIT), seguindo os critérios estabelecidos no
artigo sobre ABORDAGEM DA TUBERCULOSE INFANTIL (criança
infetada).
-
Doentes: estabelecer tratamento e organizar o estudo dos
seus contactos.
-
Supervisão do tratamento e seguimento.
-
Ampliação do estudo de contactos, se for preciso.
-
Recaptação de contactos não estudados e dos não aderentes ao
tratamento.
-
Encerramento e avaliação final.
Todos os contactos devem realizar uma anamnese completa,
enfatizando a presença de sintomas compatíveis com TB, antecedentes
de doença tuberculosa, vacinação com BCG, existência ou não de um TT
prévio, antecedentes de tratamento preventivo e presença de fatores
de risco. As situações perante as quais nos podemos encontrar
são:
-
Contactos com antecedentes de TB ou com TT/IGRA prévios
positivos ou que já tinham completado um ciclo de TIT: não
realizar o TT e descartar diretamente doença ativa.
-
Contacto que apresenta sintomas compatíveis com TB: descartar
a presença de doença por radiografia torácica e exames
microbiológicos adequados (além de TT ou IGRA).
-
Contacto assintomático sem antecedentes de TB: seguir o
esquema da figura 2
(Avaliação e tratamento dos
contactos de alta e média prioridade).
(Tradução)
Nos EC, podem ser utilizados tanto o TT como as técnicas de IGRA
(World Health Organization, 2018).
,se for necessário repeti-las, é
aconselhável realizar o mesmo teste que o inicial. São indicados
apenas para diagnosticar infeção em pessoas com elevado risco de
desenvolver doença e que podem beneficiar de um tratamento
preventivo, que deve ser acompanhado por um plano de seguimento até
à sua conclusão. Não seriam indicados em pessoas de baixo risco
(contactos esporádicos).
Figura 2. Avaliação e tratamento dos
contactos de alta e média prioridade
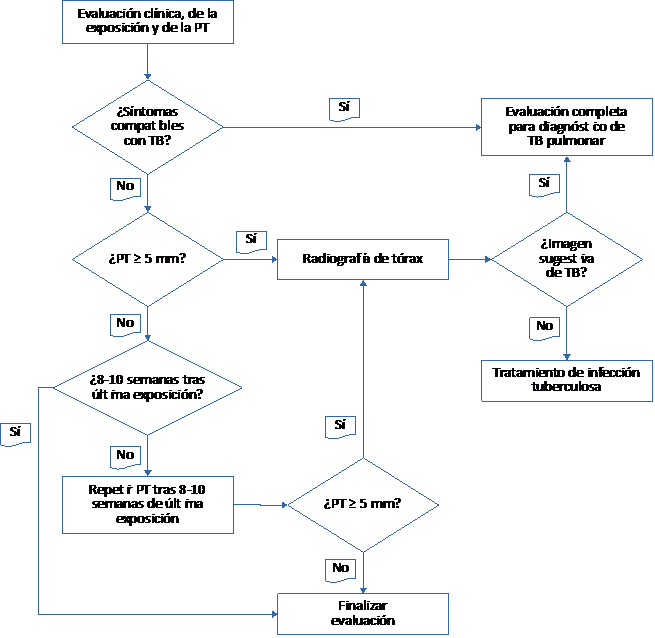
PT:prueba de la tuberculina; TB: tuberculosis
Fonte: adaptado de: Guidelines for the investigation of
contacts of persons with infectious tuberculosis; recommendations
from The National Tuberculosis Controllers Assotiation and CDC, and
Guidelines for using the Quantiferon-TB Gold Test for detecting
Mycobacterium tuberculosis Infection
(National Tuberculosis Controllers
Association; Center for Disease Control and Prevention,
2005).
Table 3.Espanhol-português
| Sí |
Sim |
| No |
Não |
| Evaluación clínica de la exposición y de la PT |
Avaliação clínica da exposição e do TT |
| ¿Síntomas compatibles con TB? |
Sintomas compatíveis com TB? |
| Evaluación completa para diagnóstico de TB pulmonar |
Avaliação completa para diagnóstico de TB pulmonar |
| ¿PT ≥ 5 mm? |
TT ≥ 5 mm? |
| Radiografía de tórax |
Radiografia torácica |
| ¿Imagen sugestiva de TB? |
Imagem sugestiva de TB? |
| ¿8-10 semanas tras última exposición? |
8-10 semanas após a última exposição? |
| Tratamiento de infección tuberculosa |
Tratamento de infeção tuberculosa |
| Repetir PT tras 8-10 semanas de última exposición |
Repetir TT após 8-10 semanas da última exposição |
| Finalizar evaluación |
Terminar a avaliação |
2. EC em escolas e jardins de infância
O censo de contactos em centros escolares pode incluir um elevado
número de crianças, de modo que a comunicação das ações que serão
realizadas ao pessoal, aos pais e ao público em geral é importante
para evitar a ansiedade e a atenção injustificada dos meios.
O pessoal que executará o EC deve visitar o centro para ver a
distribuição das salas de aula e espaços interiores, as condições
gerais e a ventilação. Além disso, também devem ser investigadas as
atividades extracurriculares e viagens de autocarros escolares.
Quando o caso índice é uma criança com menos de 5 anos de idade,
todos os coabitantes e familiares em contacto próximo devem ser
estudados para procurar o caso inicial e, se não for encontrado
neste âmbito, o EC deve ser ampliado aos adultos em contacto com a
criança no centro educativo.
Todos os contactos classificados como de alta prioridade
(contactos íntimos), que não têm um TT positivo prévio documentado
ou doença tuberculosa prévia, devem fazer um TT/IGRA na primeira
consulta. Se isso não for possível, o estudo deve ser organizado no
período de uma semana. Este prazo será inferior a duas semanas nos
de prioridade média (contactos frequentes)
(National Tuberculosis Controllers Association; Center for Disease Control and Prevention, 2005).
3. Surtos de TB na população infantojuvenil
Uma investigação de um surto envolve várias investigações de
contactos sobrepostas, com a necessidade de aumentar os recursos de
saúde pública.
Um surto de TB em crianças pode indicar uma possível transmissão
extensa e os principais aspetos a serem considerados nestes estudos
são:
-
As crianças devem ser priorizadas de acordo com o grau de
exposição (horas na mesma classe por semana).
-
É fundamental uma correta comunicação e informação ao
pessoal, pais e público em geral, assim como aos meios de
comunicação.
-
Quando o caso índice é um aluno e a fonte de infeção é
desconhecida, é necessário ampliar a investigação para encontrar
o caso inicial.
-
Quando o caso clínico é um professor, serão examinadas as
crianças do curso e o outro pessoal com quem ele teve
contacto.
-
De qualquer forma, os TT negativos serão repetidos dois meses
após o último contacto com o doente.
-
Pode-se avaliar a necessidade de ampliar o EC a outros
grupos, como colegas de refeitório, etc.
O diagnóstico precoce, o tratamento adequado de todos os casos de
doença tuberculosa e identificação rápida de indivíduos expostos a
uma fonte de infeção, neste caso, a fim de evitar infeções ou
impedir o desenvolvimento da doença durante todo da sua vida, devem
ser as prioridades de todos os programas de TB.



 License Creative Commons Attribution -NonCommercial-ShareAlike 4.0 International
License Creative Commons Attribution -NonCommercial-ShareAlike 4.0 International